心不全
はじめに
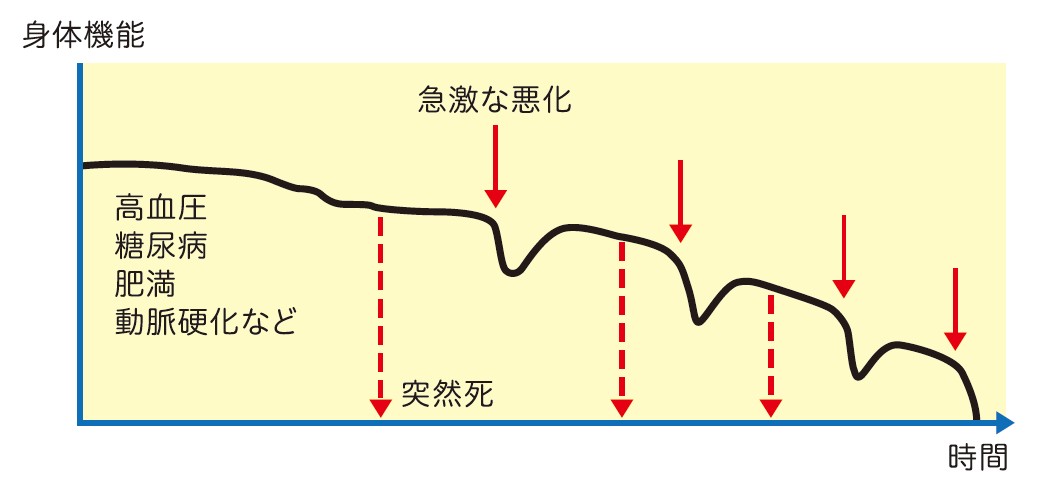
心不全は、高齢化の進行とともに患者数が増加している慢性進行性疾患です。心不全は一度発症すると完治することは難しく、悪化と改善を繰り返しながら進行します。
そのため、医療者による治療だけでなく、患者さん・ご家族が病気を理解し、日常生活の中で適切に向き合うことが極めて重要です。
(日本心不全学会心不全手帳第三版より)
心不全とはどのような病気か
心不全とは、心臓のポンプ機能が低下し、全身が必要とする血液を十分に送り出せなくなった状態です。
その結果、息切れ、むくみ、疲れやすさなどの症状が出現します。
心不全は病名ではなく『状態』を表す言葉であり、高血圧、心筋梗塞、弁膜症、不整脈など、さまざまな心疾患が原因となります。
また、心不全は時間の経過とともに進行するため、症状が落ち着いている時期でも治療と管理を継続することが重要です。
(日本心不全学会心不全手帳第三版より)
心不全のステージと病の軌跡
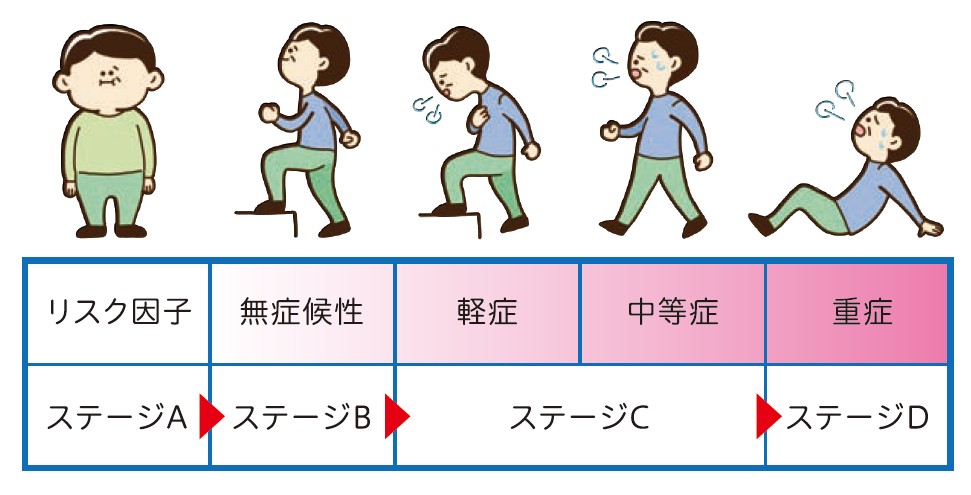
心不全は、発症リスクの段階から重症期まで、Stage A〜Dの4段階に分類されます。
Stage A:心不全リスクはあるが、心臓の構造的異常や症状はない状態。
Stage B:心臓の構造的異常はあるが、心不全症状はない状態(前心不全)。
Stage C:心不全症状を認める状態。
Stage D:標準治療を行っても症状が改善しない重症心不全。
(日本心不全学会心不全手帳第三版より)
心不全は階段状ではなく、増悪と回復を繰り返しながら進行する『病の軌跡』をたどります。
心不全悪化のサインと受診の目安
心不全の増悪を早期に察知することは、入院や重症化を防ぐために重要です。
心不全悪化のサインと受診の目安

【レッドカード(緊急受診)】
・安静にしていても息苦しい/横になると呼吸が苦しい
・急激な体重増加(2〜3日で2kg以上)
・強い動悸、意識消失、胸痛

【イエローカード(早めの相談)】
・最近疲れやすい、食欲がない
・足や顔のむくみが目立つ
・夜間の咳や息切れ
これらのサインを感じた場合は、自己判断せず医療機関へ相談しましょう。

(日本心不全学会心不全手帳第三版より)
心不全マーカー検査としてのBNP
BNPは、心臓に負担がかかったときに心臓から分泌されるホルモンです。
血液検査でBNPの値を調べることで、心臓の負担の程度や心不全の状態を知ることができます。
BNPが高い場合は、心不全が悪化している可能性があります。
BNPについて、より詳しく知りたい方は、日本心不全学会の資料をご覧ください。
https://www.jhfs.or.jp/topics/files/BNPQ&A.pdf
心不全治療の全体像
心不全治療の基本は、薬物療法と非薬物療法を組み合わせた包括的管理です。
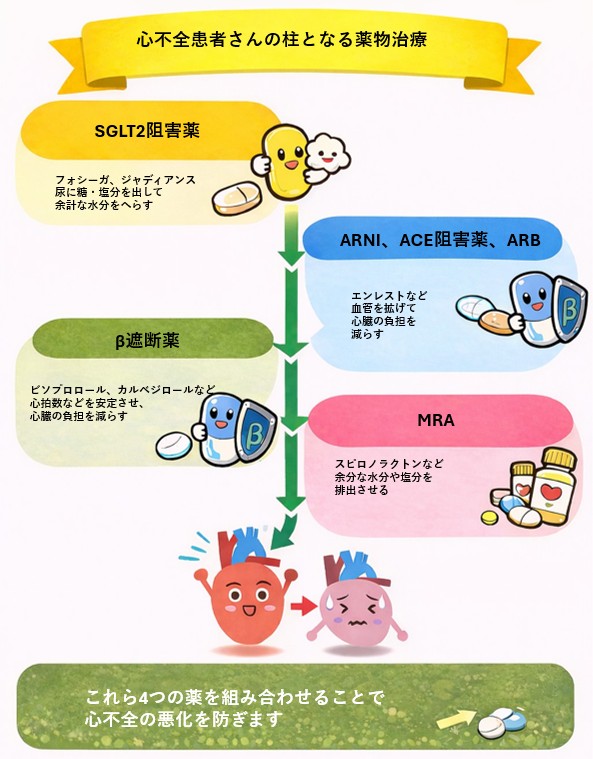
近年は、予後改善効果が示された『標準的薬物治療(GDMT)』が確立されています。
主な薬物療法には、ACE阻害薬/ARB/ARNI、β遮断薬、MRA、SGLT2阻害薬があります。
これらは心臓を保護し、心不全の進行や再入院を抑制しますが、患者さんの病状に応じて適切な薬を調整する必要があります。また、症状に応じて利尿薬、心拍数調整薬、その他の薬剤が追加されます。
非薬物療法とデバイス治療
薬物療法に加え、運動療法(心臓リハビリテーション)は重要な治療の一つです。
心臓リハビリは、運動耐容能の改善、再入院予防、生活の質向上に寄与します。
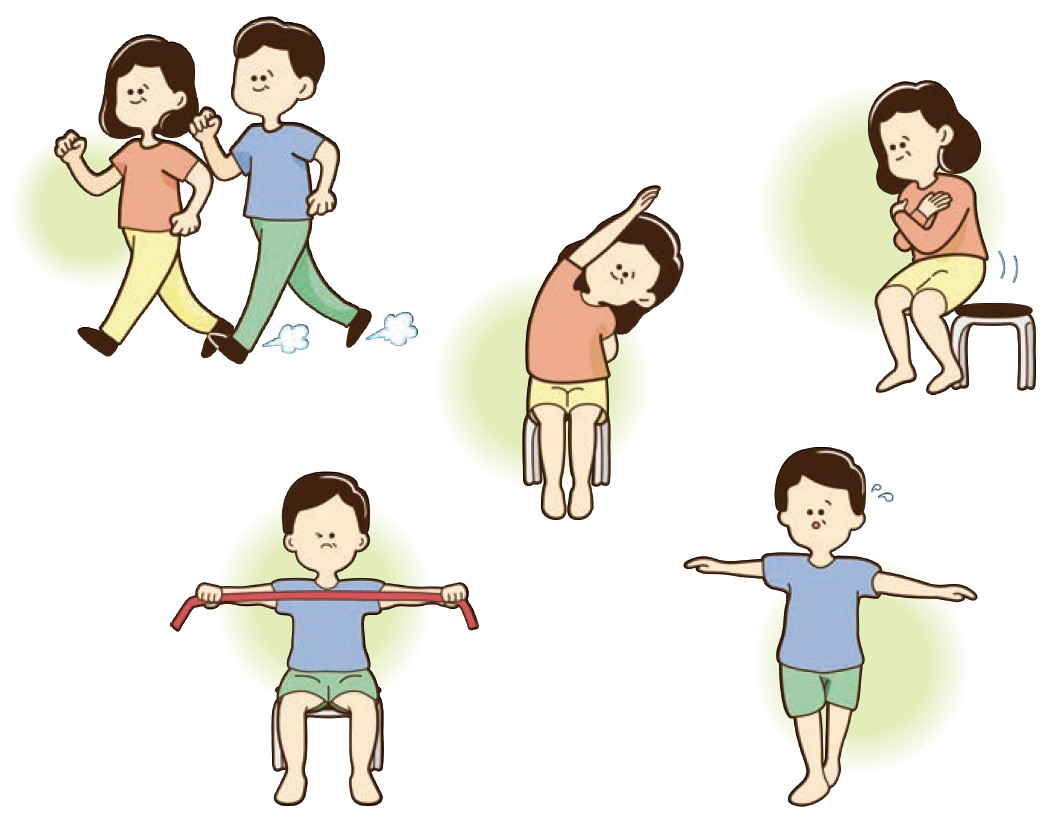
(日本心不全学会心不全手帳第三版より)
不整脈や心機能低下がある場合、植込み型除細動器(ICD)や心臓再同期療法(CRT)が検討されます。
これらの治療は突然死予防や心機能改善を目的とします。
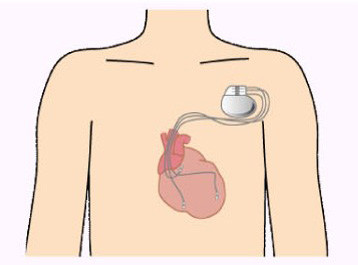
ICD治療
また、心不全により起こる肺うっ血(肺のむくみ)や心不全に多く合併する睡眠時無呼吸症候群に対して、在宅酸素療法(HOT)や陽圧換気療法(圧力をかけるマスク: CPAP、ASV)
を用いて肺うっ血の解除、心機能の改善をはかります。
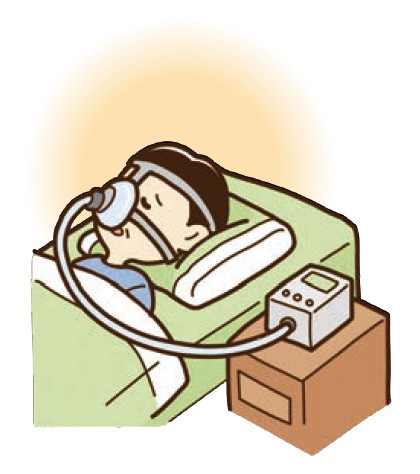
(日本心不全学会心不全手帳第三版より)
重症心不全と専門的治療
治療抵抗性の重症心不全では、専門施設での治療が必要になります。
『I NEED HELP』は、専門施設への紹介を検討する目安です。
補助人工心臓(VAD)や心臓移植は、重症心不全に対する重要な治療選択肢です。
早期に専門医へ相談することで、治療の選択肢が広がります。人工心臓治療については別紙ご参照ください。
(簡易版 I NEED HELP)
ガイドラインで推奨されるすべての心不全治療が試みられた、ないしは検討されたにもかかわらず以下を認める
1 心不全を代償させるために静注強心薬の投与を要する
2 持続的なBNP高値(>740 pg/mL)を認める
3 低血圧(収縮期血圧≦90 mmHg)や腎機能障害(Cre>1.8 mg/dlまたはBUN>43 mg/dL)が出現する、
またはそのために心保護薬の減量を要す
4 年に2回以上の心不全入院がある
併存疾患と多職種連携
心不全は、腎臓病、貧血、糖尿病、心房細動、睡眠時無呼吸症候群、フレイルなど多くの併存疾患を伴います。
これらの管理が不十分だと、心不全の予後は悪化します。
医師だけでなく、看護師、薬剤師、理学療法士、管理栄養士、かかりつけ医や訪問看護など多職種連携が不可欠です。
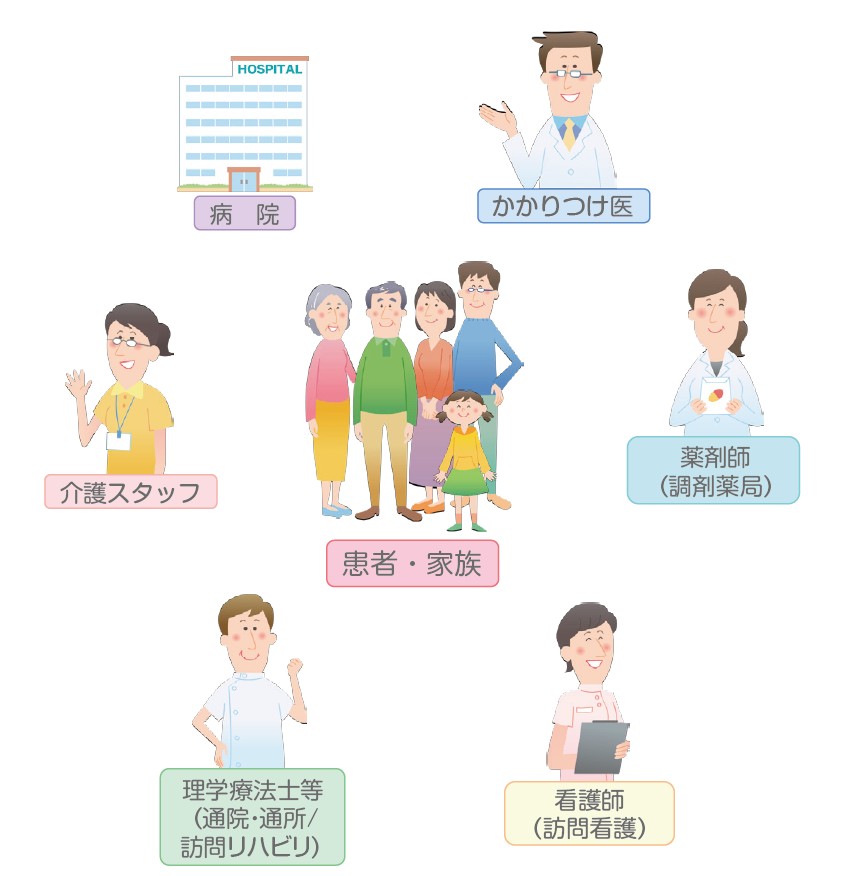
(地域のかかりつけ医と多職種のための心不全診療ガイドブックより)
生活管理と自己管理のポイント
心不全管理では、日常生活での自己管理が極めて重要です。
・毎日の体重測定と記録
・減塩(目安:1日6g未満)と水分管理
・処方された薬を正しく服用する
・無理のない運動習慣
心不全手帳を活用し、体調変化を医療者と共有しましょう。
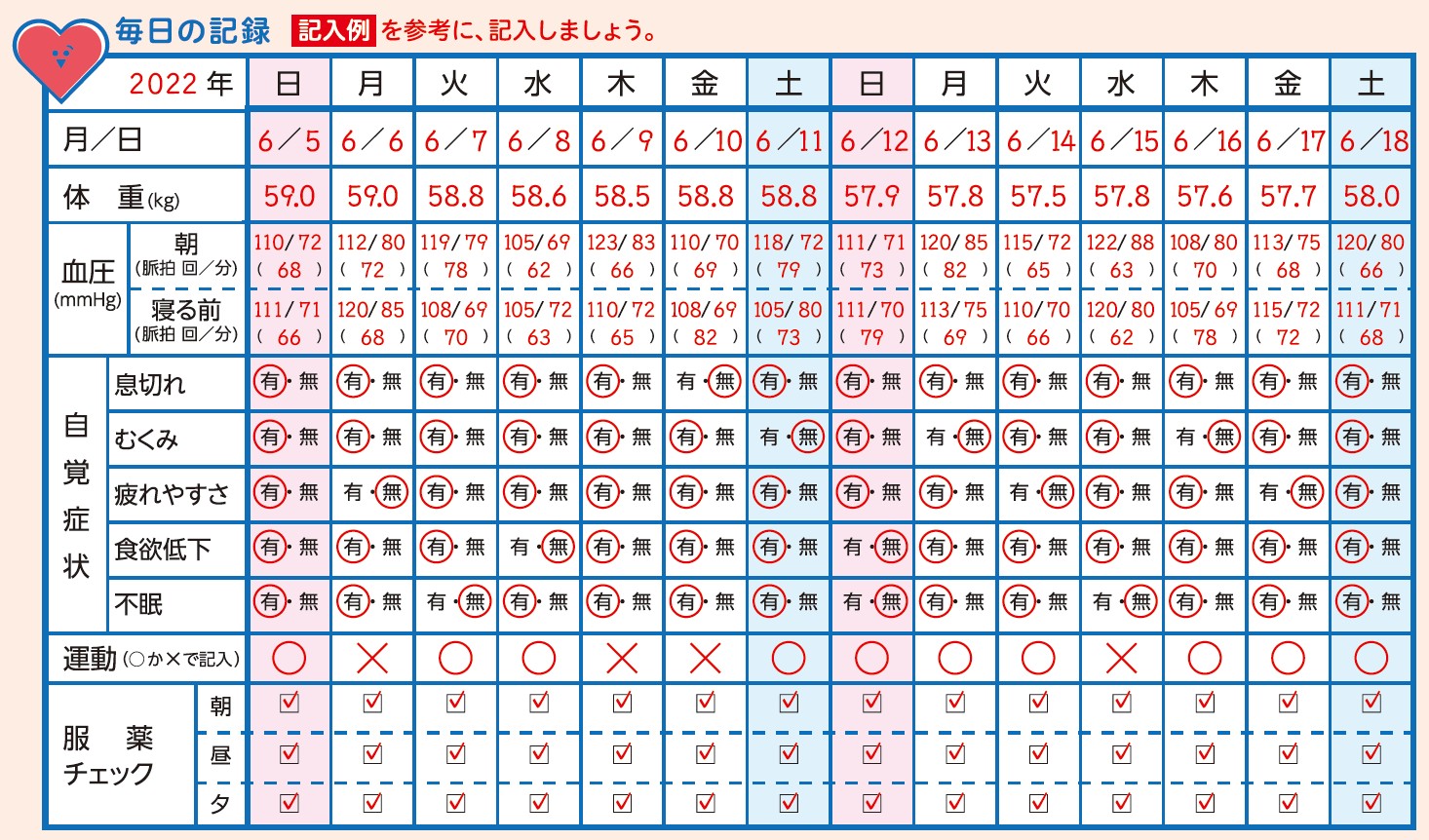
心不全手帳(日本心不全学会心不全手帳第三版より)
退院支援と移行期ケア
心不全増悪による入院後、退院から30〜90日は『脆弱期』と呼ばれ、再入院リスクが高い時期です。
退院前から、服薬確認、生活指導、外来フォロー体制を整えることが重要です。
退院後も定期的な受診と地域医療との連携を継続しましょう。

福島県心不全地域連携パスについて ― 地域で支える心不全診療 ―
福島県では、高齢化の進行や心不全患者数の増加を背景に、地域全体で心不全患者を支える体制構築を目的として、「心不全地域連携パス」が整備されています。本パスは、専門医療機関、かかりつけ医、訪問看護、薬局、介護・福祉関係者などが共通の情報をもとに連携し、切れ目のない心不全診療と生活支援を行うためのツールです。
心不全は慢性進行性疾患であり、入退院を繰り返しながら病状が変化します。そのため、急性期治療のみならず、退院後の移行期・脆弱期における地域での継続的な関与が重要となります。福島県心不全地域連携パスは、こうした心不全診療の特性を踏まえ、患者・家族と医療・介護職が情報を共有しながら治療と生活管理を行うことを目的としています。
本パスを活用することで、以下のような効果が期待されます。
・患者および家族が病状、治療内容、生活上の注意点を理解しやすくなる
・医療機関間、ならびに医療・介護職種間での情報共有が円滑になる
・心不全増悪の早期発見と再入院予防につながる
・地域包括ケアシステムの中で心不全診療を継続できる
外来診療や退院指導の場面では、本冊子と心不全地域連携パスを併用することで、患者・家族に対して『病院だけでなく地域全体で支えていく心不全診療』を具体的に説明することが可能となります。
福島県心不全地域連携パスの最新情報、様式、関連資料については、以下の福島県公式ウェブサイトをご参照ください。
▶ 福島県 心不全地域連携パス 公式ページ
おわりに
心不全は長期に付き合う病気ですが、適切な治療と管理により、生活の質を保ちながら過ごすことが可能です。
患者さん・ご家族・医療者が協力し、継続的な心不全管理を行いましょう。
患者様のご紹介・ご相談
福島県立医科大学 地域連携部(医療連携・相談室)
TEL 024-547-1073 (renkei@fmu.ac.jp)
福島県立医科大学 循環器内科 患者様のご紹介・ご相談について
文責:佐藤崇匡

